Préparation à l'officine
La fabrication industrielle des spécialités pharmaceutiques ne doit pas faire oublier la nécessité pour le pharmacien de savoir fabriquer des médicaments à l'officine. Exécuter des préparations magistrales et officinales constitue un devoir. Le pharmacien doit savoir exécuter toute prescription. En aucun cas l'absence de prise en charge par les organismes sociaux ne peut interférer dans l'exécution des préparations à l'officine.
A l'occasion du stage officinal d'initiation, l'étudiant en pharmacie va découvrir le préparatoire et s'initier à la préparation de certaines prescriptions magistrales. Ce premier contact doit être l'occasion d'acquérir un certain nombre de gestes de base et de développer certains réflexes.
Ainsi le présent guide a pour but de présenter les gestes de base qu'il est souhaitable de maîtriser, ces gestes correspondant à des opérations bien définies :
• mesure
• mélange
• dissolution
• répartition
Par ailleurs, la délivrance au public d'un médicament ne peut être envisagée que si ce dernier a été préalablement contrôlé, et le lot accepté. Il est donc nécessaire de connaître également, pour chacune des formes pharmaceutiques effectuées à l'officine, les contrôles requis par la Pharmacopée.
LES BONNES PRATIQUES DE PRÉPARATION À L'OFFICINE.
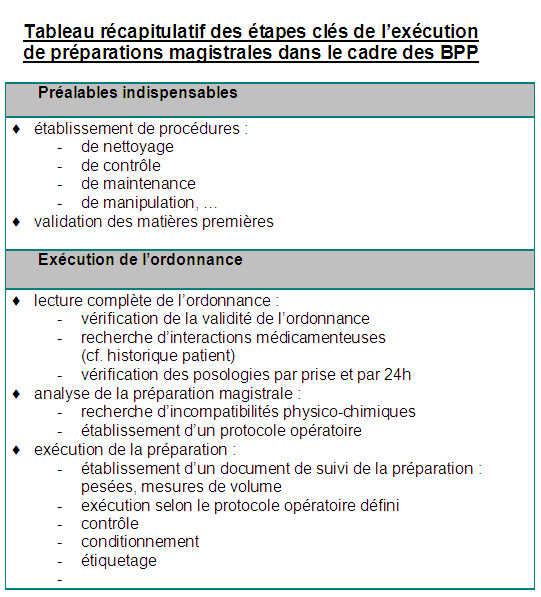
Selon l'article R.4235-12 du CSP, la réalisation des préparations à l'officine doit s'effectuer avec soin et attention selon les règles de bonnes pratiques. A cet égard, le pharmacien pouvait consulter le guide de bonnes pratiques de préparations officinales actualisé en 2003 dans un document intitulé « Recommandations relatives aux bonnes pratiques pour la réalisation des préparations à l'officine ». Ces recommandations, bien que complètes, n'avaient malheureusement que très peu de valeur juridique puisqu'elles n'avaient pas fait l'objet d'un arrêté ministériel. Aussi, suite au rapport sévère de l'IGAS relatif aux préparations pharmaceutiques à l'hôpital et à l'officine, un guide de Bonnes Pratiques de Préparation a été rédigé par l'Afssaps. Ce document est paru au Bulletin officiel spécial 2007/7 bis le 12 février 2008 et a été rendu opposable par décision du directeur général de l'Afssaps (J.O du 21/11/07). Aussi, les pharmaciens doivent, dans leur pratique professionnelle, s'y soumettre.
Ce guide concerne toutes les préparations qu'elles soient magistrales, officinales ou hospitalières, ainsi que les préparations réalisées en petites séries (hospitalières ou officinales).
L'exigence de la qualité se retrouve à chaque étape de la préparation. Ce guide traite notamment des règles générales et spécifiques à appliquer aux préparations (opérations de préparation, contrôles à effectuer, gestion de la qualité, documentation, gestion des retours et rappels de lots, sous-traitance...).
Pour les matières premières :
- Dès leur réception : appliquer un numéro d'ordre d'identification
- Mise en quarantaine avant toute identification appropriée
- Contrôle effectué en fonction de la situation : si le pharmacien s'approvisionne auprès d'un établissement autorisé, si la matière première est accompagnée d'un certificat d'analyse valide, et si le contenant des matières premières est resté intègre, le pharmacien n'aura pas de contrôle qualité à effectuer. En revanche, dans tous les autres cas, le pharmacien devra effectuer un contrôle complet de la matière première afin de garantir sa qualité.
- La décision d'acceptation de la matière première devra ensuite être reportée sur un registre des matières premières et sur l'étiquetage du récipient, avec la date limite d'utilisation.
- Constitution d'une échantillothèque de matières premières selon le type de fournisseurs.
Les opérations, les moyens utilisés et le contrôle des préparations doivent faire l'objet de procédures écrites !
Attention :
Si la réalisation de la préparation peut être effectuée sous le contrôle du pharmacien, la libération des préparations relève, quant à elle, de la seule compétence du pharmacien.
Enfin, le nouveau guide de Bonnes Pratiques de Préparation prévoit une échantillothèque des préparations terminées pour les préparations par lot, mais en aucun cas pour les préparations magistrales.
Outre ces règles applicables à l'exécution de la préparation, le spécialiste du médicament doit également garantir la traçabilité des traitements fournis aux patients :
d'une part, par l'inscription de mentions obligatoires au registre des préparations magistrales ou officinales. A cet effet, l'article R.5125-45 du CSP stipule dans sa nouvelle rédaction : « Toute réalisation ou délivrance par un pharmacien d'une préparation magistrale ou officinale fait immédiatement l'objet d'une transcription sur un livre-registre ou d'un enregistrement par tout système approprié. ». Ainsi, contrairement aux anciennes dispositions, toutes les préparations magistrales et officinales sont concernées et sont transcrites dans un unique registre commun aux préparations, et ce, quelle que soit la nature des composants.
d'autre part, grâce à l'étiquetage de cette préparation. En effet, cet étiquetage doit comporter le nom et l'adresse du pharmacien ainsi que la désignation du médicament. En outre, le guide des Bonnes Pratiques de Préparation recommande au pharmacien d'apposer le numéro d'enregistrement à l'ordonnancier, la date limite d'utilisation, le mode de conservation spécifique le cas échéant, ainsi que des indications éventuelles aidant au bon usage de la préparation
Enfin, lorsque la préparation est soumise au régime des substances vénéneuses, l'étiquette est blanche ou rouge en fonction de la voie d'administration et accompagnée d'une contre étiquette : Respecter les doses prescrites
Remarque : Remarques sur le registre des préparations
Distinct de l'ordonnancier, seulement destiné à l'enregistrement des dispensations
Il doit comporter les mentions suivantes :
- le numéro d'ordre ;
- la date de réalisation ou de délivrance de la préparation ;
- les nom et adresse du prescripteur pour les préparations magistrales ;
- les nom et adresse du patient, sans oublier l'identification des animaux et de leur éleveur dans le cas d'une préparation magistrale à usage vétérinaire ;
- la composition qualitative et quantitative complète de la préparation avec indication du numéro de lot de chaque matière première et du nom du fournisseur ;
- la quantité réalisée ou délivrée avec indication de la masse, du volume et du nombre d'unités de prise pour les formes unitaires ;
- ainsi que l'identification de la personne ayant réalisé la préparation.
Toutes ces données doivent être dupliquées sur deux supports informatiques distincts : le premier servant à la consultation habituelle et le second conservé en réserve. La durée de conservation des registres et enregistrements est fixée à 10 ans.
Comme pour toutes les activités de l'officine, le principe général de l'assurance qualité s'applique non seulement pour garantir la qualité du produit fini, mais aussi pour être capable d'en apporter la preuve.
En pratique, pour garantir la qualité, il faut avant tout éviter toute erreur, du début à la fin de la préparation. Cela passe par des exigences qui concernent :
le personnel
les matières premières
le matériel
le préparatoire
la préparation elle-même :
Il faut en premier lieu établir un protocole opératoire tenant compte des incompatibilités pouvant exister entre différents composants de la formulation, puis l'exécuter en étant capable d'identifier à tout moment le stade de la préparation.
Pour apporter la preuve que le produit fini présente bien la qualité escomptée, il est nécessaire de mettre en place des registres à différents stades de la préparation. Sur ces registres seront consignées toutes les opérations effectuées :
registre des matières premières, (contrôles, bulletins d'analyse des fournisseurs et justification d'acceptation),
registre des préparations (protocole).
En effet, l'idée est de retrouver la trace de toute erreur passée inaperçue par le manipulateur : dans ce but, les registres doivent être rédigés de façon extrêmement précise. En pratique, il est nécessaire de définir au préalable les différentes rubriques à remplir, aboutissant dans l'idéal à un formulaire type que le manipulateur n'aura qu'à compléter : le document de préparation (figures 1 et 2).
Téléchargez les documents de préparation
LES OPÉRATIONS DE MESURE
1. Pesée des poudres
L'instrument de pesée est la balance, contrôlée annuellement par des organismes agréés. L'attestation de contrôle doit être conservée pour être présentée à l'inspection.
La pesée doit être effectuée avec le niveau de précision en rapport avec la prescription.
Le choix de la balance en découle. Par exemple, s'il est nécessaire de peser 500mg d'une substance, l'affichage de la balance doit permettre de faire la différence entre 500 et 501mg. Chaque balance est définie par ses portées minimale et maximale, sa sensibilité et sa précision. Ces caractéristiques permettent de choisir la meilleure balance pour chaque pesée à effectuer :
il ne faut pas peser une masse inférieure à la pesée minimale, par exemple peser 20mg quand la portée minimale de la balance est de 100mg
il faut que la sensibilité de la balance permette de lire le dernier chiffre significatif souhaité, par exemple s'il s'agit de peser 100mg, une balance dont la sensibilité est de 0,01 ne permettra de peser que 0,10g c'est à dire 10cg, alors qu'une balance dont la sensibilité est de 0,001 permettra de peser 0,100g c'est à dire exactement 100mg
il faut veiller à ce que la précision de la balance soit suffisante. Par exemple, il ne faut pas peser 5mg sur une balance dont la précision est de 1mg : dans ce cas, un affichage de 5mg signifie que la pesée est comprise entre 4 et 6mg, ce qui représente un pourcentage d'erreur considérable de ± 20%
En pratique se pose le problème de l'incorporation de substances actives à marge thérapeutique étroite en faible quantité. La quantité totale nécessaire à la préparation est trop faible pour être pesée avec précision sur les balances disponibles, exemple : digitaline ou sulfate d'atropine.
Pour ces substances actives, une précision de 1% est nécessaire.
On procède alors à la préparation d'une poudre mère, pour laquelle la quantité de substance active à peser sera mesurable. La pharmacopée décrit la préparation d'une poudre de digitaline au 1/100ème par exemple : la masse de digitaline à peser est de 1g pour 100g de poudre mère (ou 100mg pour 10g, etc.). La masse minimale de digitaline à peser pour préparer la poudre mère est choisie et calculée de façon que l'erreur sur la pesée soit au plus de 1%. La dilution est effectuée avec du lactose, ou un autre excipient additionné d'un traceur en quantité déterminée, le carmin qui permet de vérifier l'homogénéité du mélange.
Cette poudre mère est ensuite utilisée à la place de la substance active pour la préparation des gélules ou des paquets, en tenant compte de la dilution effectuée : par exemple, s'il faut 2mg de digitaline dans la préparation magistrale, il sera nécessaire de peser 200mg de poudre mère, ce qui deviendrait compatible avec les caractéristiques de la balance disponible (erreur sur la pesée inférieure à 1%).
2. Mesure des volumes
L'instrument de mesure des volumes le plus fréquemment utilisé est l'éprouvette.
Une éprouvette est caractérisée par sa contenance maximale, mais aussi par l'espacement de ses graduations, c'est-à-dire sa précision.
Ainsi, une éprouvette graduée de 2 en 2 ml ne permettra pas de mesurer précisément 215 ml, mais seulement 214 ou 216 ml. Pour mesurer 215 ml, il sera nécessaire de choisir une éprouvette graduée de 1 en 1 ml.
En aucun cas, un bécher gradué ne peut tenir lieu d'instrument de mesure de volume, car la graduation n'est qu'approximative.
Conseil : Que faire quand le volume à mesurer doit être précis au 1/10 voire au 1/100 de ml ?
Aucune éprouvette ne permettra une telle précision. Si le volume est très faible (moins de 5 ml), il existe des pipettes précises et graduées. Quel que soit le volume à mesurer, il est alors préférable de peser une masse M de liquide correspondant au volume V désiré, grâce à la relation M = d.V où « d » est la densité du liquide.
Il est à remarquer que des solutions mères réalisées en fioles jaugées permettent également le prélèvement de faibles quantités de substances actives en solution.
Conseil : Comment lire la position du ménisque en surface ?
Si le liquide mouille la surface de l'éprouvette (cas général), les bords du ménisque s'étirent vers le haut. La lecture sera alors effectuée au niveau de la partie centrale du ménisque.
L'éprouvette doit être maintenue parfaitement verticale pour la mesure : il est donc préférable de poser l'éprouvette sur la paillasse et de se baisser pour amener ses yeux à hauteur du ménisque, plutôt que de faire l'inverse, c'est-à-dire élever l'éprouvette à hauteur de ses yeux.
Conseil : Cas des poudres
Il peut arriver d'utiliser une éprouvette pour mesurer un volume de poudre (par exemple lors du remplissage des gélules). Les remarques précédentes s'appliquent, mais avec une difficulté supplémentaire : le tassement. En effet, afin d'obtenir une surface de poudre horizontale, il est nécessaire de donner de légères vibrations à l'éprouvette. Ces vibrations induisent le tassement partiel de la poudre.
LA RÉALISATION D'UN MÉLANGE
Le matériel requis pour effectuer une opération de mélange est le suivant :
pour les poudres, un mortier
pour les liquides, soit un mortier forme haute (de moins en moins utilisé), soit un bécher (éventuellement le flacon de conditionnement lorsqu'il s'agit de la dernière étape de la préparation du médicament). En aucun cas, un mélange de liquides ne peut être effectué dans une éprouvette : cette dernière servira à mesurer les volumes requis, le contenu de l'éprouvette étant ensuite versé dans un bécher pour en assurer le mélange à l'aide d'un agitateur de verre ou dans le flacon, conditionnement final, en mélangeant par retournement.
Le mélange doit présenter au moins deux qualités essentielles :
être homogène de façon à assurer la répartition d'une dose précise et constante de substance active
être physiquement et chimiquement stable : les poudres mélangées ne doivent pas interagir l'une avec l'autre
1. Obtenir un mélange homogène
Le mélange de liquides miscibles ne posant pas de difficultés particulières, il ne sera développé ici que le cas du mélange de poudres.
Un mélange a toutes les chances d'être homogène si les poudres à l'origine se ressemblent : même granulométrie, même densité, même volume.
En pratique, il sera donc nécessaire de pulvériser les matières premières au mortier afin de réduire la granulométrie des plus grossières.
Les poudres doivent être mélangées à volumes égaux en prévoyant leur incorporation par ordre de toxicité décroissante et de quantité croissante. On comprend intuitivement qu'il est beaucoup plus difficile de mélanger de façon homogène 1g à 1kg de poudres (ou 1 ml à 1 litre de poudres), que 1g à 1g (ou 1 ml à 1 ml de poudres). Ainsi, lorsque la prescription magistrale nécessite le mélange de poudres de volumes différents, il est nécessaire de procéder en plusieurs étapes : dans un premier temps, mélanger la poudre de volume le plus faible avec un volume identique de l'autre constituant ; dans un second temps, ajouter à ce mélange un volume équivalent de la poudre restant à incorporer, ceci jusqu'à épuisement des constituants.
Contrairement à l'industrie, il n'est pas possible à l'officine de s'assurer de l'homogénéité d'un mélange par l'analyse d'échantillons prélevés dans la masse. Le manipulateur ne dispose donc que de ses yeux. Malheureusement, les poudres pharmaceutiques sont le plus souvent de couleur blanche et il devient impossible de les suivre individuellement dans le mélange. Pour cette raison, surtout lorsque le risque encouru par une hétérogénéité du mélange est grand (substance active à marge thérapeutique étroite), il est recommandé d'ajouter du carmin en faible quantité.
Le carmin, fortement coloré en rouge, joue le rôle de traceur d'homogénéité. L'incorporation d'une poudre en faible quantité étant difficile, si le mélange du carmin est homogène, on suppose alors que le mélange des poudres en plus grand volume le sera également. Le carmin est ainsi systématiquement utilisé pour la réalisation de poudres mères comme nous l'avons évoqué précédemment.
2. Veiller à la stabilité physico-chimique du mélange
cas des poudres
Il existe des cas où des constituants de la prescription interagissent l'un avec l'autre pour conduire à une liquéfaction, comme c'est le cas pour le mélange bien connu camphre / menthol. La solution la plus simple consiste alors à les séparer physiquement : dans certains cas, l'interposition d'un excipient inerte entre les poudres suffit à éviter l'interaction (silice par exemple, qui a la propriété d'adsorber les liquides).
Quand des liquides comme les huiles essentielles doivent être incorporés à une poudre, il est nécessaire de les adsorber au préalable sur un excipient ajouté à la formulation (silice colloïdale ou carbonate de magnésium).
cas général (poudres et liquides)
Il est nécessaire de vérifier qu'il n'existe pas d'incompatibilités physico-chimiques entre les constituants conduisant soit à une altération partielle de la substance active, soit à la production de substances nocives.
Il est rare d'observer de telles incompatibilités à l'état solide. Il sera alors nécessaire d'interposer entre les deux composés une poudre inerte comme le talc (exemple : interposition de talc entre deux composants réagissant par oxydo-réduction).
En revanche, à l'état liquide, les substances sont à l'état moléculaire : le risque d'incompatibilités est maximal. Celui-ci peut conduire le formulateur à préparer deux solutions différentes de façon à séparer les deux substances réactives (exemple : Potion de Rivière, effervescente extemporanément après mélange de deux solutions).
L'OPÉRATION DE DISSOLUTION
Il existe deux grands types de dissolution : simple ou extractive. Nous ne nous intéresserons ici qu'à la dissolution simple puisque c'est celle qu'il s'agira généralement de mettre en œuvre pour l'obtention d'une solution à l'officine.
1. Choix du solvant
La solubilité d'une substance diffère d'un solvant à l'autre en raison de sa polarité. La plus grande solubilité est obtenue quand les polarités du solvant et du soluté sont proches. La Pharmacopée permet de trouver les valeurs de solubilités approchées des solides dans les solvants les plus courants à l'officine (l'expression correspond au nombre de millilitres de solvant nécessaires pour dissoudre un gramme de substance).
En ce qui concerne les substances polaires ionisables, la solubilité dans l'eau est extrêmement dépendante du pH. La forme ionisée étant la plus soluble dans l'eau, le pH devra être ajusté à une valeur supérieure au pKA du soluté dans le cas des acides, et à une valeur inférieure au pKA dans le cas des substances basiques.
2. Conditions optimales de dissolution
La vitesse de dissolution est influencée par des facteurs physiques. L'équation de Noyes et Whitney nous indique que :
plus la surface de contact solide / liquide est grande, plus la vitesse de dissolution est grande. Il est donc nécessaire d'effectuer au préalable une pulvérisation des produits solides au mortier pour en diminuer la granulométrie.
plus la différence entre la concentration du soluté en solution et sa concentration à saturation est grande, plus la vitesse de dissolution est grande. Ceci signifie qu'il est plus rapide de dissoudre une faible quantité de produit dans un grand volume de solvant que l'inverse. Mais ceci explique également que l'agitation accélère la dissolution d'une substance. En effet, l'agitation renouvelle la couche de solvant saturée en soluté à la périphérie des particules à dissoudre. Il est donc indispensable de réaliser l'opération de dissolution dans un mortier de verre, sous agitation constante avec un pilon de verre, lorsque celle-ci est difficile.
Enfin, pour la plupart des substances, une élévation de la température augmente également la vitesse de dissolution, en augmentant transitoirement la valeur de solubilité. Il est donc possible de s'aider d'un léger chauffage, à condition que celui-ci ne dénature pas les constituants (vérifier la température de décomposition dans les ouvrages de référence).
Attention, il est fréquent de rencontrer une confusion sur l'effet de la température : un composé peut être dit « soluble à chaud ». Cela signifie qu'il est plus soluble à chaud qu'à froid : selon la concentration utilisée, il risque donc de reprécipiter dès que la solution sera revenue à la température ambiante.
Le cas évoqué ci-dessus est classiquement celui de la caféine, ou de la théophylline par exemple. Pour ces composés, la réalisation d'une solution stable passe par l'addition d'adjuvants de solubilisation comme le benzoate de sodium.
3. Cas de mélanges hydro-alcooliques
Dans un milieu solvant contenant une proportion d'eau et une autre d'alcool, il est possible de dissoudre certains constituants dans l'eau , et d'autres dans l'alcool avant mélange final. La mise en solution sera plus rapide car chaque constituant sera dissous dans son meilleur solvant.
Attention toutefois au protocole final de mélange : le composant le plus faiblement soluble devra toujours se retrouver en milieu solvant. Par exemple, un composé faiblement soluble dans l'eau sera dissous dans l'alcool, puis l'eau sera ajoutée à l'alcool de façon à diminuer progressivement le titre en alcool. Si l'inverse est réalisé (addition de l'alcool dans l'eau), le composant se retrouve brutalement en milieu pauvre en alcool et riche en eau : il précipite (ex : camphre dans « eau de Dalibour »).
4. Que faire en cas d'insolubilité ?
Si la mise en solution est impossible dans les conditions de prescription, il s'agira de formuler une suspension la plus homogène possible. Nous rappelons que c'est la loi de Stokes qui régit la vitesse de sédimentation des particules.
En pratique officinale, cette loi implique deux règles essentielles :
Réduire la granulométrie des particules à mettre en suspension par pulvérisation préalable au mortier.
Augmenter la viscosité de la phase dispersante.
La Pharmacopée décrit la formulation du julep gommeux qui est précisément destiné à servir de véhicule aux suspensions pour la voie orale. L'agent viscosifiant est la gomme arabique : il faut au préalable en vérifier la compatibilité avec les différents constituants de la préparation. On évitera l'utilisation du julep gommeux chez les diabétiques en raison de la présence de sirop simple dans sa composition.
D'autres agents épaississants ou gélifiants peuvent être choisis, notamment pour la voie externe (dérivés cellulosiques, carbomères, silicates, gomme xanthane...).
L'OPÉRATION DE RÉPARTITION
L'opération de répartition doit être mise en œuvre à chaque fois que le médicament est délivré en unités de prises (Ex : paquets, gélules).
La répartition de poudres en gélules ou en paquets doit être parfaitement régulière de façon à garantir la même dose de substance active dans chaque unité de prise.
En pratique, la répartition en paquets peut se faire soit « à la tombée » par appréciation visuelle, soit par pesée. Dans le premier cas, le volume total de poudre est réparti à l'œil sur les différents papiers nécessaires à la confection des paquets. Un manipulateur exercé ne fait qu'une faible erreur d'un paquet à l'autre, néanmoins il est recommandé de réserver ce type de répartition aux préparations pour lesquelles une fluctuation posologique a peu de conséquences.
Dans le second cas, la masse totale de la poudre est divisée en unités de prise par pesées successives. Il s'agit de la méthode la plus sûre, qui garantit en principe une répartition parfaitement régulière.
Dans le cas des gélules, la répartition se fait exclusivement en volume. En pratique, un premier mélange substances actives/excipient (lactose ou autres) est effectué au mortier, de façon à obtenir un volume significatif. Ce premier mélange est versé dans une éprouvette graduée pour en déterminé le volume ; le principe consiste ensuite à compléter ce mélange avec l'excipient seul jusqu'à un volume correspondant à celui nécessaire pour remplir exactement toutes les gélules à préparer (figure 3). Les parties inférieures des gélules sont disposées dans un gélulier (une plaque percées de trou à dimension exacte du diamètre des gélules) : la poudre est alors répartie par arasement à l'aide d'un cure mortier, par passages successifs au dessus des cavités à remplir. dès que les cavités sont pleines, un léger tassement facilite la fermeture des gélules.
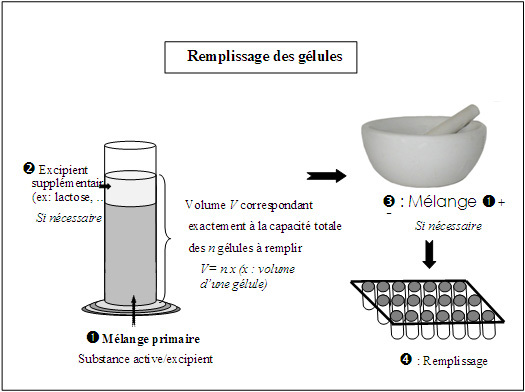
détermination du volume d'excipient nécessaire (à partir de la capacité et du nombre des gélules à remplir), mesure du volume de poudre (substance active + excipient) dans une éprouvette en verre, puis répartition dans les parties inférieures des gélules.
Il existe deux façons de procéder pour connaitre le volume auquel il est nécessaire de compléter le mélange
La première consiste à utiliser des abaques qui permettent de choisir le numéro minimal de gélules à utiliser en fonction du volume initial de poudre et du nombre de gélules à préparer. On lit ensuite le volume total nécessaire (figure 4).
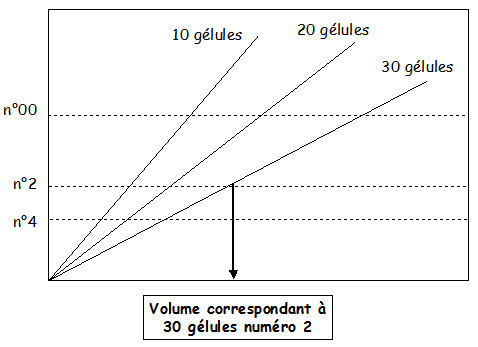
La seconde méthode consiste simplement à choisir a priori le numéro de gélules et à calculer le volume total requis à partir du volume nominal d'une gélule (mentionné par le fournisseur) et du nombre de gélules voulu.
Faut-il ou non tasser la poudre dans l'éprouvette avant d'en lire le volume ?
Les poudres présentent des aptitudes au tassement très variables. Il n'y a donc pas de réponse simple. En général, on évite tout tassement.
LES CONTRÔLES SUR LE PRODUIT FINI
1. Solides divisés
Avant de délivrer les paquets ou les gélules au patient, il est indispensable d'en effectuer le contrôle, en particulier celui de l'uniformité de masse.
La Pharmacopée définit, pour une masse moyenne donnée, les écarts limites acceptables dans la monographie consacrée aux « essais d'uniformité de masse des préparations présentées en unités de prise » (Pharmacopée Européenne 2-9-5).
Le contrôle s'effectue sur un échantillon de taille déterminée prélevé au hasard dans le lot. Comprendre la notion de lot est essentielle pour respecter les normes d'acceptation ou de refus du lot.
En effet, si à la suite du contrôle, une ou plusieurs gélules par exemple s'écartent des limites autorisées, il ne suffit pas d'écarter ces seules gélules, il faut rejeter le lot dans sa totalité.
2. Liquides
Le contrôle minimal à effectuer à l'officine est celui du volume total délivré. Un volume inférieur à celui prescrit indique l'existence probable de pertes en cours de préparation ; un volume supérieur est en revanche le signe évident d'une erreur de mesure en cours de préparation. Dans les deux cas, le dosage du substance active dans la forme n'est pas correct : le lot est refusé.
Dans le cas des suspensions, la remise en suspension du sédiment doit être facile, indice que la formulation a été bien choisie.
Dans le cas des solutions, la préparation doit être limpide. Il est recommandé de filtrer les solutions avant de les délivrer, après avoir vérifié que la dissolution est bien totale. La filtration est une opération de séparation destinée à retenir à la surface d'un filtre (coton ou papier filtre) les particules indésirables en suspension. Néanmoins, il convient de s'interroger sur l'existence de particules en suspension au sein de la « solution ». En quantité minime, il peut ne s'agir que d'impuretés. Mais en plus grande quantité, ne s'agit-il pas de substances actives insuffisamment dissoutes ? La filtration, en éliminant une partie des substances actives, conduit alors à la délivrance d'une préparation insuffisamment dosée. Le lot n'est dans ce cas pas acceptable : la formulation et/ou le protocole opératoire sont à revoir.
3. Préparations semi-solides pour application cutanée
La masse finale permettra d'apprécier les pertes intervenues en cours de préparation : elles ne devront en aucun cas excéder 10% pour être à même de garantir la composition pondérale de la pommade.
L'aspect, bien sûr, sera un critère de qualité de la pommade immédiatement après sa préparation. Néanmoins, les caractères macroscopiques de la pommade devront être stables au cours du temps, et à ce niveau le choix du conditionnement peut être important : un conditionnement en pot peut favoriser le développement de microorganismes, ou l'oxydation des lipides par exemple.
4. Les préparations rectales
Les suppositoires sont des préparations unidoses solides. Leurs forme, volume et consistance sont adaptés à l'administration par voie rectale. Ils sont obtenus par moulage.
Ils contiennent un ou plusieurs principes actifs dispersés ou dissous dans une base appropriée (excipient). Les suppositoires peuvent être :
fusibles à la température du corps : les excipients utilisés sont le beurre de cacao, les glycérides hémisynthétiques solides
solubles dans l'ampoule rectale : les excipients sont des mélanges composés de gélatine, de glycérol et d'eau ou des macrogols
Lorsque l'action n'est pas locale, les suppositoires sont destinés à exercer une action systémique, et la libération des principes actifs de la forme galénique doit assurer leur absorption par la muqueuse rectale.
La biodisponibilité est sous la dépendance d'un certain nombre de facteurs qu'il faut contrôler, notamment la désagrégation (essai de désagrégation de la pharmacopée : Ph. Eur. 2-9-2). De plus, comme dans le cas de toute forme pharmaceutique, les suppositoires doivent satisfaire aux essais :
d'uniformité de teneur des préparations unidoses (Ph. Eur. 2-9-6)
d'uniformité de masse des préparations unidoses (Ph. Eur. 2-9-5)
Contrôle de la fabrication :
Uniformité de masse avec une tolérance de ± 5 %
5. Cas des préparations QSP
Dans certaines formulations, l'un des excipients apparaît en « quantité suffisante pour »... (QSP), par exemple, QSP 100 ml pour un sirop ou QSP 60 g pour une pommade.
Dans ce cas, la dernière étape de la fabrication doit s'effectuer soit dans une éprouvette (QSP un certain volume), soit sur le plateau d'une balance (QSP une certaine masse). Un contrôle ultérieur de masse ou de volume est alors inutile puisqu'il fait partie intégrante de la préparation.
5. Cas des préparations QSP
Dans certaines formulations, l'un des excipients apparaît en « quantité suffisante pour »... (QSP), par exemple, QSP 100 ml pour un sirop ou QSP 60 g pour une pommade.
Dans ce cas, la dernière étape de la fabrication doit s'effectuer soit dans une éprouvette (QSP un certain volume), soit sur le plateau d'une balance (QSP une certaine masse). Un contrôle ultérieur de masse ou de volume est alors inutile puisqu'il fait partie intégrante de la préparation.
LES FORMES GALENIQUES A EFFECTUER PENDANT LE STAGE
1 – Les préparations liquides pour application cutanée
• Solutions :
Exemples :
Alcool iodé à 1 p. cent dans l'alcool à 60 p. cent V/V
Solution de peroxyde d'hydrogène à 3 p. cent
Alcool éthylique à différents titres
Solution neutre diluée d'hypochlorite de sodium
Eau de Dalibour
• Autres formes :
Liniment oléo-calcaire
2 – Les préparations liquides pour usage oral
• Sirops, solutions, suspensions buvables
Exemples :
- Formule composée à base de sirop
- Potion gommeuse (Julep gommeux)
- Suspension à base de carboxyméthylcellulose (carmellose sodique)
3 – Les préparations semi-solides pour application cutanée
• Glycérolés, crèmes, pommades (conditionnement en tube)
Exemples :
Glycérolé d'amidon
Pommade à l'oxyde de zinc
Pommade de Dalibour
Pommade à l'acide salicylique
Cérat de Galien
4 – Les préparations rectales
• Suppositoires
Exemples :
Suppositoires à la glycérine...
Suppositoires aux huiles essentielles
5 – Les poudres composées
Exemples :
Poudre mère à différentes concentrations pour S.A. à dose unitaire < 2 mg (mélange, dilution, coloration)
6 – Capsules à enveloppe dure : gélules
Exemples :
Gélules selon la formule (paracétamol, diazépam...)
Gélules de nébulisats
7 – Mélange de plantes pour tisane
Exemple :
Selon la formule = SLF
Méthode : En fin de préparation
Réaliser le conditionnement et l'étiquetage
Reporter sur l'ordonnancier la formule complète de la préparation
Mentionner sur l'étiquette la forme galénique, le numéro de l'ordonnancier, la posologie, le mode d'emploi, la date de préparation et la date limite d'utilisation
CAS DE LA SOUS-TRAITANCE DES PRÉPARATIONS MAGISTRALES :
La loi n°2007-248 du 26 février 2007 a redéfini la préparation magistrale comme suit « tout médicament préparé extemporanément au vu de la prescription destinée à un malade déterminé soit dans la pharmacie dispensatrice, soit, dans des conditions définies par décret dans une pharmacie à laquelle celle-ci confie l'exécution de la préparation par un contrat écrit et qui est soumise pour l'exercice de cette activité à une autorisation préalable délivrée par le représentant de l'Etat dans le département après avis du directeur régional des affaires sanitaires et sociales » .
Dans le cas éventuel où un pharmacien d'officine confie à un confrère la réalisation d'une préparation magistrale qu'il n'est pas en mesure de réaliser (procédé spécialisé, problème d'approvisionnement...), un contrat de sous-traitance doit alors être établi entre le donneur d'ordre et le sous-traitant. Les Bonnes Pratiques de Préparation précisent un certain nombre de mentions qui doivent figurer dans ce contrat. Le sous-traitant doit également fournir la garantie de la mise en œuvre d'un système d'Assurance Qualité.
Cependant, la sous-traitance n'exonère pas le pharmacien dit donneur d'ordre de sa propre responsabilité.
Ainsi,
le pharmacien donneur d'ordre (dispensateur) et le sous-traitant doivent conserver une trace écrite des demandes et des livraisons,
les documents afférents à la préparation sont tenus à la disposition du pharmacien donneur d'ordre,
le donneur d'ordre transcrit sur l'ordonnancier des préparations, outre les mentions légales :
le nom et l'adresse du pharmacien sous-traitant,
le numéro d'ordre de transcription par ce dernier sur son ordonnancier.
sur l'étiquetage de la préparation remise au patient, en plus des mentions légales, il doit apparaître :
le nom et l'adresse du pharmacien sous-traitant avec son propre numéro d'ordre,
le nom et l'adresse du pharmacien donneur d'ordre avec son propre numéro d'ordre,
la date de la préparation et les précautions particulières de conservation et d'utilisation.
LES UNITÉS DE MESURE SPÉCIFIQUES A LA PHARMACIE
Unités de volume
Cuillérées
La cuillérée est couramment utilisée en pharmacie, comme mesure de volume
pour l'administration des sirops ou des autres formes orales liquides.
Traditionnellement on considère que :
la cuillérée à café contient 5 mL
la cuillérée à dessert contient 10 mL
la cuillérée à soupe contient 15 mL et correspond à 20 g de sirop
Dans le Formulaire National, il est indiqué que les potions sont généralement délivrées, en raison de leur durée limitée de conservation, en flacons de 150 mL, correspondant à 10 cuillerées à soupe, ou en flacons de 90 mL correspondant à 18 cuillerées à café.
La plupart des spécialités pharmaceutiques renferment dans leur conditionnement une cuillère-mesure ou une pipette graduée adaptée à ce seul médicament et à sa posologie propre.
Compte gouttes
Les gouttes correspondent à un certain poids de liquide (eau, teinture) si elles sont obtenues avec le compte-gouttes normal, tel qu'il est défini par la Pharmacopée (rubrique V 1.1) :
diamètre extérieur du tube 3 mm
diamètre intérieur du tube 1 mm
écoulement du liquide en chute libre, compte-gouttes tenu verticalement.
Le nombre de gouttes par gramme ou par millilitre de solution peut varier beaucoup selon la composition de celle-ci. Le volume d'une goutte varie lui aussi d'un produit à l'autre :
Exemple :
eau distillée : | 20 gouttes par gramme |
alcool éthylique à 95 pour cent V/V : | 64 gouttes par gramme |
soluté alcoolique d'iode : | 60 gouttes par gramme |
Le nombre de gouttes est généralement indiqué en chiffres romains :
Exemple : pour RIVOTRIL 2,5 mg/mL gttes 20 mL : X gouttes = 1 mg clonazépam
Le conditionnement de certaines spécialités pharmaceutiques (solutés, solutions, gouttes...) comprend un compte-gouttes adapté au médicament et à sa posologie. Il s'agit souvent d'une seringue délivrant un volume de solution correspondant à un nombre défini de gouttes. Il ne faut donc pas utiliser la mesure d'une spécialité pharmaceutique donnée pour mesurer la quantité d'une autre spécialité pharmaceutique.
Seringues
La majorité des seringues sont graduées en mL, multiples et sous-multiples. Cependant certaines sont graduées en unités thérapeutiques : seringues à insuline ou à tuberculine par exemple.
Unités de masse
Unité S.I. : kilogramme
Nom | Symbole | Expression numérique |
kilogramme | kg | 1 kg |
gramme | g | 10 -3 kg |
centigramme | cg | 10 -5 kg |
milligramme | mg | 10 -6 kg |
microgramme | μg | 10 -9 kg |
nanogramme | ng | 10-12 kg |
Les désignations gamma (![]() ) et mcg pour le microgramme ne doivent plus être utilisées.
) et mcg pour le microgramme ne doivent plus être utilisées.
Unités S.I. de masse volumique : kg/m3
La densité d'un corps homogène est le rapport, exprimé en nombre décimal, de la masse volumique de ce corps à la masse volumique d'un corps de référence à la même température.
En général les corps de référence sont :
pour les liquides et les solides : l'eau
pour les gaz : l'air
Unités S.I. de concentration : kg/m3
Le titre, pour un corps donné, en échantillon homogène, est le rapport, exprimé en nombre décimal, de la mesure relative à ce corps et de la mesure relative à la totalité de l'échantillon.
Le mot titre doit être accompagné du qualificatif massique ou volumique. A défaut de qualificatif le mot titre doit s'entendre titre massique.
Selon la Pharmacopée, l'expression "pour cent" qui est utilisée pour définir les concentrations a, selon les circonstances, 4 significations :
pour cent m/m (pourcentage masse pour masse) exprime le nombre de grammes de substance dans 100 grammes de produit final ;
pour cent m/V (pourcentage de masse dans volume) exprime le nombre de grammes
de substance dans 100 millilitres de produit final ;
pour cent V/V (pourcentage volume dans volume) exprime le nombre de millilitres
de substance dans 100 millilitres de produit final ;
pour cent V/m (pourcentage volume pour masse) exprime le nombre de millilitres
de substance dans 100 grammes de produit final.
Il ne faut donc plus utiliser %
Pour les solutions d'alcool éthylique on utilise le titre centésimal pour cent V/V à 20°C au lieu du degré centésimal X c et du degré Gay Lussac X°G.L. défini à 15°C.
Unités de quantité de matière
Unité S.I. : mole
La mole (mol) est la quantité de matière d'un système contenant autant d'entités élémentaires qu'il y a d'atomes dans 0,012 kg de C12.
Ces entités élémentaires peuvent être des atomes, des molécules, des ions, des électrons, ou toute autre particule ou groupe de particules.
![]()
Les multiples et sous-multiples sont désignés par les préfixes et les symboles du système international :
Nom | Symbole | Expression numérique |
millimole | mmol | 10 -3 mole |
micromole | μmol | 10 -6 mole |
nanomole | nmol | 10 -9 mole |
picomole | pmol | 10 -12 mole |
La mole, ses multiples et sous-multiples sont obligatoires dans l'expression des résultats d'analyses de biologie médicale. Les concentrations sont exprimées en mole ou en sous-unité par litre.